Medicament lamivudine remt virusdeling
Hoop gloort voor
hepatitis-B-patiënten
Door W. van Hengel
Het virusgroeiremmende middel lamivudine biedt hoop voor patiënten met chronische hepatitis B, een ernstige vorm van leverontsteking. Onderzoeken in het Academisch Ziekenhuis Rotterdam Dijkzigt en in andere medische centra laten gunstige resultaten zien bij patiënten die uitbehandeld waren. Meer onderzoek is echter nog nodig naar de beste behandelduur en gunstige combinaties met andere medicamenten.
Drs. P. Honkoop, internist in opleiding in het Ikazia Ziekenhuis in Rotterdam, licht vrijdag in Lissabon op een internationaal levercongres de jongste onderzoeksresultaten toe. Tot eind vorig jaar was Honkoop nauw bij de onderzoeken betrokken. Op de resultaten ervan hoopt hij 22 april te promoveren aan de medische faculteit van de Erasmus Universiteit Rotterdam.
De studies werden voor een deel gedaan door de afdelingen hepato-gastro-enterologie en virologie van het AZR-Dijkzigt. Het betreft enkele kleine studies bij eigen patiënten. Daarnaast beschrijft Honkoop in zijn proefschrift enkele (internationale) onderzoeken waaraan naast het AZR in wisselende samenstelling werd deelgenomen door universteitsziekenhuizen en onderzoeksinstituten in Edmonton (Canada), Leuven (België), Birmingham en Londen (Engeland) en Frankfurt (Duitsland). „Het onderzoek in het AZR richtte zich voornamelijk op de mogelijke bijwerkingen van de behandeling, de verbeteringen die de therapie teweegbracht in de lever en het ongevoelig worden van het virus voor lamivudine na”, aldus Honkoop.
Ziekteverloop
 Hepatitis B is een vorm van leverontsteking en wordt veroorzaakt door het hepatitis-B-virus. Dit micro-organisme is erg besmettelijk en ongeveer tienduizend keer besmettelijker dan het aids-virus. Het hepatitis-B-virus komt voor in bloed, sperma, vaginaal vocht en speeksel. Overdracht vindt plaats via besmet bloed en seksueel contact. De risicogroepen zijn in Nederland dan ook vrijwel dezelfde als die van aids: gezondheidswerkers, vooral degenen die contacten hebben met hepatitis-B-patiënten of met bloed en bloedproducten omgaan (prikongevallen), homoseksuelen met wisselende contacten, spuitende drugsgebruikers, prostituees en baby's van moeders die het virus bij zich dragen.
Hepatitis B is een vorm van leverontsteking en wordt veroorzaakt door het hepatitis-B-virus. Dit micro-organisme is erg besmettelijk en ongeveer tienduizend keer besmettelijker dan het aids-virus. Het hepatitis-B-virus komt voor in bloed, sperma, vaginaal vocht en speeksel. Overdracht vindt plaats via besmet bloed en seksueel contact. De risicogroepen zijn in Nederland dan ook vrijwel dezelfde als die van aids: gezondheidswerkers, vooral degenen die contacten hebben met hepatitis-B-patiënten of met bloed en bloedproducten omgaan (prikongevallen), homoseksuelen met wisselende contacten, spuitende drugsgebruikers, prostituees en baby's van moeders die het virus bij zich dragen.
Hepatitis B kent een lange incubatietijd. Pas 40 tot 180 dagen na de besmetting treden ziekteverschijnselen op. De symptomen zijn geelzucht, moeheid, lusteloosheid, koorts en een zwaar gevoel in de bovenbuik. Die worden veroorzaakt door het afweersysteem dat het virus aanvalt. Omdat het zich niet alleen in het bloed, maar eveneens in geïnfecteerde levercellen ophoudt, worden ook deze levercellen vernietigd. Er worden echter al snel weer nieuwe levercellen aangemaakt.
Bij deze acute vorm zijn na een halfjaar meestal geen virusdeeltjes meer in het bloed en in de lever aantoonbaar. Het afweersysteem heeft het virus vernietigd en de patiënt is geen virusdrager meer. Slechts in zeldzame gevallen is de reactie van het afweersysteem op het virus zo hevig, dat de lever daaraan te gronde gaat. „Een dramatisch ziektebeeld. Alleen een transplantatie kan dan het leven van de patiënt nog redden”, aldus Honkoop.
Voor de acute vorm van hepatitis B bestaat geen behandeling. Als de ontsteking zo hevig is dat de lever eraan te gronde dreigt te gaan, is een behandeling met corticosteroïden, bijnierschorshormonen met een ontstekingsremmende werking, een mogelijkheid. Deze aanpak heeft echter een groot nadeel: er ontstaat door de afweeronderdrukkende maatregelen een gigantische virusexplosie. De komst van de nieuwe virusremmer lamivudine kan volgens Honkoop bij de behandeling van deze “acute fulminante hepatitis B” in de toekomst wellicht grote voordelen opleveren. De ontstekingsreactie kan met corticosteroïden worden onderdrukt, terwijl de virusexplosie met lamivudine kan worden tegengegaan.
Slechte afweer
Zo'n 10 procent van de volwassenen die besmet worden met het hepatitis-B-virus krijgt de ziekte in chronische vorm. Daarnaast zijn er de baby's die via hun hepatitis-B-positieve moeder besmet raakten tijdens de bevalling, een probleem dat vooral speelt in landen waar het virus veel voorkomt (Azië, Afrika en de landen rond de Middellandse Zee). Het afweersysteem van de baby's is nog onvoldoende ontwikkeld om het virus te bestrijden. Het gevolg is dat 50 tot 90 procent een chronische ontstekingsreactie ontwikkelt.
Die ontstekingsreactie wordt veroorzaakt door het afweersysteem. De levercellen waarin het virus zich ophoudt, worden door het afweersysteem herkend, aangevallen en ten slotte vernietigd. Op den duur leidt dit tot grootschalige littekenvorming (levercirrose). Als er jarenlang meer levercellen verloren gaan dan er worden aangemaakt, ontstaan er problemen met de leverfuncties.
Honkoop: „Voor het zover is kan er wel twintig jaar verstrijken. Dat komt omdat de lever veel kan hebben. Pas als zo'n 80 procent van de levercellen gesneuveld is, ontstaat er leverfalen. Er zijn echter ook gevallen bekend waarbij de lever in enkele jaren vernietigd wordt. Daarnaast geeft de chronische ontsteking ook een verhoogd risico op leverkanker”.
Het verraderlijke van de chronische vorm van hepatitis B is volgens Honkoop dat patiënten die drager van het virus zijn geworden, dit zelf soms niet eens weten. Zij zijn nauwelijks ziek geweest toen ze met het virus besmet raakten omdat hun afweersysteem onvoldoende in actie kwam. Ondertussen doet het virus jarenlang in stilte zijn verwoestende werk en daarnaast vormen de patiënten ook een besmettingsbron voor anderen.
Groepen patiënten
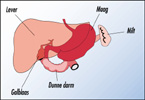 Volgens Honkoop zijn de patiënten die de hepatitis-poli in het AZR bezoeken, in grote lijnen te verdelen in drie groepen. „Een deel heeft nauwelijks een leverontsteking en het virus is niet erg actief. Een deel zit in de middengroep. Ten slotte heb je patiënten met veel virusdeeltjes in het bloed en een hoge ontstekingsactiviteit in de lever. Die laatste groep móét je behandelen, omdat hun prognose anders slecht is. Bij de eerste twee groepen kun je nog even afwachten”, stelt Honkoop.
Volgens Honkoop zijn de patiënten die de hepatitis-poli in het AZR bezoeken, in grote lijnen te verdelen in drie groepen. „Een deel heeft nauwelijks een leverontsteking en het virus is niet erg actief. Een deel zit in de middengroep. Ten slotte heb je patiënten met veel virusdeeltjes in het bloed en een hoge ontstekingsactiviteit in de lever. Die laatste groep móét je behandelen, omdat hun prognose anders slecht is. Bij de eerste twee groepen kun je nog even afwachten”, stelt Honkoop.
De gangbare aanpak is een behandeling met interferon alfa, een lichaamseigen eiwit. Het stimuleert het afweersysteem en heeft ook een licht virusremmend effect. Bij zo'n 30 procent van de patiënten heeft deze aanpak succes en ruimt het opgepepte immuunsysteem het virus alsnog op.
In het AZR zijn nu zo'n 25 patiënten die niet op de interferonbehandeling reageerden, behandeld met een combinatie van interferon en lamivudine. Dat leverde aanzienlijk betere resultaten op. „Bij een aantal patiënten kon het virus met de nieuwe combinatietherapie alsnog opgeruimd worden. Ik verwacht dan ook dat virusremming in combinatie met afweerstimulatie in de toekomst de standaardbehandeling zal worden. Met lamivudine stop je de virusdeling. Wat overblijft zijn de restanten van de viruseiwitten in de lever. De stimuleringsbehandeling met interferon maakt dat er alsnog beschermende antistoffen worden gevormd tegen die eiwitten”.
Waar nog naar gekeken moet worden, is het meest ideale behandelschema. „In het AZR wordt begonnen met lamivudine en acht weken later wordt interferon toegevoegd. Die combinatie wordt een halfjaar lang gegeven. In andere centra beginnen ze pas met interferon nadat eerst een halfjaar lamivudine is gegeven. Meer studie naar het meest effectieve behandelschema is dus nog nodig”.
De groep patiënten die al een vergevorderde levercirrose hebben, kan volgens Honkoop veel baat hebben bij lamivudine. Juist deze groep is niet meer behandelbaar met interferon omdat stimulatie van het afweersysteem de nog resterende levercellen de kop kan kosten. „Als je deze mensen gaat behandelen met lamivudine is dat eigenlijk een onderhoudstherapie voor de rest van hun leven. Maar of dat zal gaan gebeuren, weten we nog niet. Het middel is nog te kort beschikbaar om daar iets over te kunnen zeggen”.
Ongevoeligheid
Ondanks dat het hepatitis-B-virus met lamivudine sterk in groei wordt geremd en met de gebruikelijke onderzoeksmethoden niet meer meetbaar is in het bloed, is de onderdrukking niet blijvend afdoende. Het virus kan zich schuilhouden waardoor het toch in staat is zich tegen lamivudine teweer te stellen en resistentie te ontwikkelen. Dat gebeurt echter niet gedurende de eerste zes maanden van behandeling, zo heeft de ervaring geleerd. In de daaropvolgende periode wordt elke maand zo'n 3 tot 5 procent van de patiënten ongevoelig.
Honkoop: „Ongevoeligheid voor lamivudine trad in het AZR in het eerste jaar op bij 32 procent van de behandelde patiënten. In een Aziatisch onderzoek werd na een jaar ongevoeligheid van het virus gemeld bij 14 procent van de deelnemers. Dit grote verschil tussen de resultaten in Europa en Azië vereist verdere naspeuringen. Een mogelijkheid om de resistentiekans te verkleinen, is het geven van een hogere dosering van de virusremmer. Je kunt bijvoorbeeld bij de start van de therapie een zware eerste klap aan het virus uitdelen. Daarna stap je over op een lagere dosering. De Engelsen hebben daar een mooi spreekwoord voor: “The first blow is half the battle””.
Een andere mogelijkheid om resistentie tegen te gaan, is dat je naast lamivudine ook andere virusremmers geeft, zoals ook bij de behandeling van aids-patiënten gebruikelijk is. Elk middel pakt de ziekteverwekker op een andere manier aan. Het virus moet dan meerdere keren zichzelf veranderen om resistent te worden en dat is een stuk moeilijker. In het AZR is men inmiddels begonnen met een combinatie van lamivudine en famciclovir, een middel tegen het herpesvirus. Een ander combinatiemiddel waarmee wordt gewerkt is de nieuwe virusremmer lobucavir”.
Honkoop wijst er ten slotte op dat een resistent virus niet betekent dat de patiënt na de behandeling weer „terug bij af is”. Het aantal virusdeeltjes ligt lager dan voor het begin van de therapie. Ook de ontstekingsactiviteit in de lever is minder. „Het virus is ook niet meer hetzelfde. Het heeft zich aangepast aan de virusremmer en lijkt daarna minder agressief”.